Анализы на выявление уреаплазмы: методы и расшифровка результатов
Уреаплазма — это род бактерий, представители которого способны вызывать воспаление слизистых оболочек половых органов и мочевых путей. Чем еще грозит патологическая активность бактерии? Разбираемся в особенностях влияния инфекционного агента на внутренние органы и выясняем, где и какой анализ можно сдать для выявления уреаплазмы.
Содержание статьи:
Что такое уреаплазма и когда стоит сдать биоматериал на анализ?
Уреаплазма — это паразитирующий одноклеточный микроорганизм. Существует множество разновидностей уреаплазм, среди которых основными видами, наиболее значимыми для человека, являются — Ureaplasma parvum и Ureaplasma urealyticum[1]. Они могут вызывать воспаление органов мочеполовой системы, а также приводить к возникновению бронхолегочной дисплазии у детей раннего возраста[2] (действие уреаплазмы на легкие плода и/или новорожденного приводит к патологическому развитию легких, стойкому воспалению и фиброзу). По статистике, около 60 % женщин являются носителями этих микроорганизмов[3]. В результате снижения иммунитета или из-за других неблагоприятных условий уреаплазмы могут проявить патологическую активность и стать причиной развития уреаплазмоза.
Женщины чаще страдают от уреаплазмоза, чем мужчины[4], но опасности заражения могут быть подвержены и те, и другие. У представительниц прекрасного пола усиленное размножение Ureaplasma вызывает бактериальный вагиноз, воспалительные процессы шейки матки, маточных труб, яичников и другие болезни органов малого таза. У сильной половины человечества повышается риск развития простатита, воспаления уретры и/или придатков яичек, нарушения сперматогенеза. Часто наблюдается сочетанная инфекция с хламидиями или гонореей[5]. Уреаплазма может передаваться от матери плоду через плаценту или во время родов.
Если не лечить уреаплазмоз, он может перейти в хроническую форму и причинить вред всему организму: привести к воспалению суставов, пиелонефриту. Одним из самых неприятных последствий заболевания может стать бесплодие. По некоторым данным, у инфицированной женщины, которая уже вынашивает ребенка, велика вероятность различных патологий беременности, в том числе и выкидыша[6]. Именно поэтому планирующим беременность и беременным женщинам обязательно назначают анализ на уреаплазму.
На заметку
Около 20 % новорожденных инфицированы уреаплазменной инфекцией[7]. Но зачастую дети, заразившиеся уреаплазмозом во время прохождения родовых путей матери, излечиваются от этой болезни без помощи врача: при должном уходе за ребенком инфекция проходит. К 15 месяцам частота выявления инфекции снижается втрое[8].
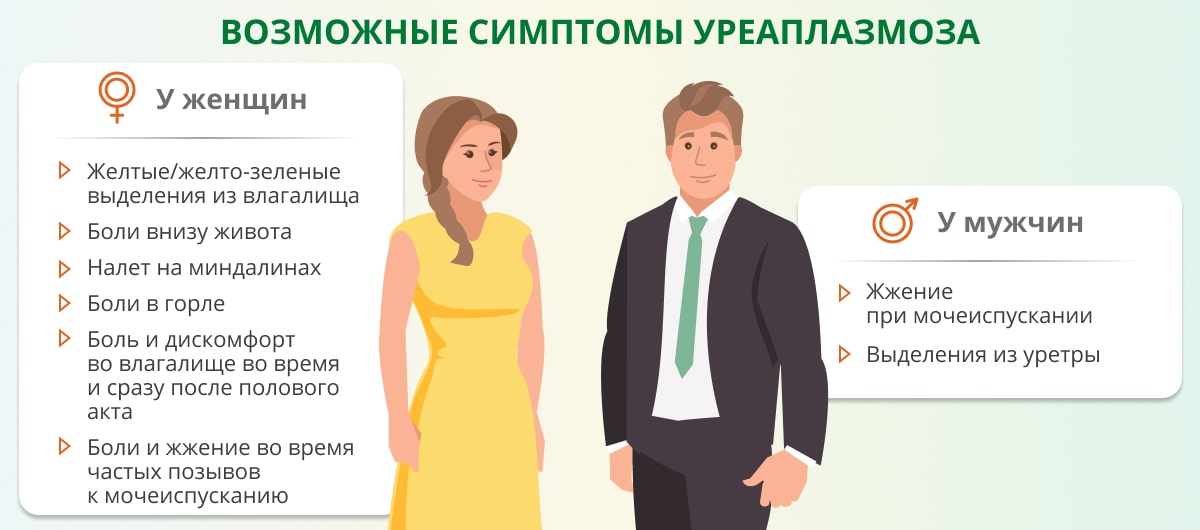
Часто уреаплазмы длительное время никак не показывают свое присутствие в организме: носитель даже не будет знать о заражении. Однако могут проявиться симптомы, очень похожие на признаки заболеваний, передающихся половым путем (ЗППП): боль, зуд и жжение в мочеиспускательном канале и половых органах, возможны выделения с характерным запахом или без него. При таких жалобах врач может назначить больному один из анализов на уреаплазмоз: ПЦР, ИФА, бактериологический посев. Эти методы отличаются не только подходом к исследованию биоматериала, но также скоростью получения результата и уровнем точности.
Методы анализа
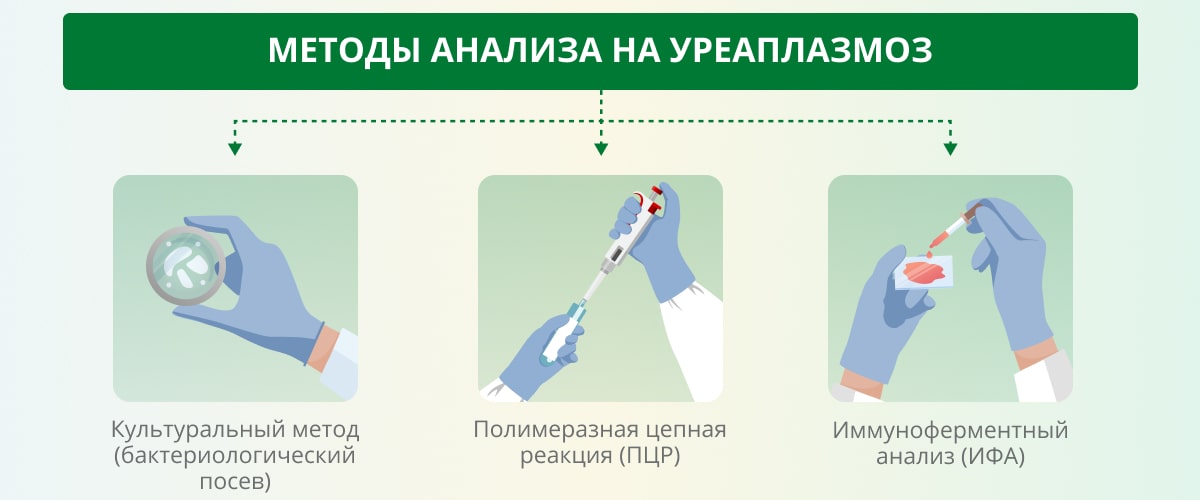
В зависимости от симптомов врач решает, какой именно биоматериал сдать (кровь, мочу, мазок, соскоб) и каким методом его нужно будет исследовать. Расскажем подробнее о наиболее достоверных и часто назначаемых типах анализов биоматериала на уреаплазмоз[9,10].
- Культуральный метод (бактериологический посев). Этот метод анализа используется для выявления уреаплазмы чаще других. Его суть заключается в помещении биоматериала (мазка с шейки матки или со слизистой оболочки уретры, реже — мочи или секрета простаты) в специальную питательную среду. Если в материале есть уреаплазмы, они начинают активно размножаться, что и фиксирует специалист. Также бакпосев используют для определения чувствительности возбудителей инфекции к различным видам антибиотиков (для назначения конкретного препарата). Этот метод обладает высоким уровнем точности, но результатов придется ждать довольно долго — от четырех до восьми дней.
- ПЦР. Полимеразная цепная реакция — один из самых точных (чувствительность метода около 96 %)[11] и быстрых анализов на уреаплазмоз на сегодняшний день. Результат лабораторного исследования можно получить в течение четырех часов. Для анализа обычно берут выделения из влагалища, мочу. ПЦР позволяет найти в организме участки РНК возбудителя заболевания, даже если микроорганизмы содержатся в пробе в мизерных количествах. Однако у метода есть свои минусы: он не дает (в отличие от посева) информации об активности уреаплазм, может оказаться ложноположительным (при загрязнении пробы) или ложноотрицательным (например, если человек проходил курс лечения антибиотиками менее чем за месяц до исследования).
- ИФА. Иммуноферментный анализ проводится путем помещения биоматериала (в данном случае крови) на специальную полоску с антигенами возбудителя болезни. Исследование показывает не наличие самих микроорганизмов, а присутствие в пробе антител. Для каждой инфекции вырабатываются особые иммунные белки, поэтому диагноз по результату анализа можно ставить с большой долей точности. Для получения результатов требуется обычно не более одного дня. Недостаток заключается в том, что результаты исследования в рамках данной инфекции не всегда можно точно интерпретировать. Исследование скорее имеет дополнительный характер, поэтому его недопустимо использовать в качестве ведущего теста при установлении диагноза «уреаплазмоз».
Все эти методы анализов на уреаплазму считаются достаточно точными и достоверными. Хотя последний показатель сильно зависит от качества биоматериала, на которое влияет в том числе соблюдение пациентом правил подготовки к исследованию.
Как сдавать биоматериал на анализ на уреаплазмы
Если пациент сдает кровь, процедуру проводят натощак, утром. При исследовании молекулярно-биологическими методами собирают первую порцию свободно выпущенной мочи. При сдаче соскоба из уретры мужчине придется воздержаться от похода в туалет за два часа до исследования. Женщинам соскоб не делают (как и не берут мазок) во время менструации. Представителям обоих полов следует избегать половых контактов за два–три дня до анализа.
Для сдачи мазка или соскоба гигиену половых органов пациент может провести вечером накануне анализа, но не позже. Не стоит использовать какие-либо мази и гели.
Для дам есть и дополнительные правила. За несколько дней до сдачи мазка на уреаплазмоз нельзя пользоваться местными контрацептивами (свечами, мазями, вагинальными таблетками)[12], делать спринцевания, подмываться горячей водой.
И женщинам, и мужчинам необходимо помнить, что при сдаче любого анализа на уреаплазмоз нельзя принимать антибактериальные препараты. Если же прием таких средств имел место менее чем за месяц до исследования, необходимо предупредить об этом врача[13].
Расшифровка анализа на уреаплазмы: норма и патологии
После того как пациент сдал анализ на уреаплазму, врач определяет наличие заболевания по показателям нормы. Стоит помнить, что наличие в организме уреаплазм или других чужеродных микроорганизмов вовсе не означает, что человек болен и нуждается в лечении. Может потребоваться сдача дополнительных анализов для установления наличия воспалительного процесса.
При ПЦР-диагностике количество РНК уреаплазм в пробе не должно превышать отметку 104 КОЕ на 1 мл, если титр больше — это говорит о наличии патологической активности микроорганизмов. Эта же цифра считается нормой для результата культурального метода анализа (посева).
Если в качестве дополнительного метода исследования был выбран ИФА, то в бланке будет обозначен титр (количество антител в пробе) и, в идеале, рядом с ним должно стоять слово «норма». В разных клиниках специфика анализа может различаться, поэтому и нормальная цифра может быть разной. Ориентироваться нужно на приведенные лабораторией референтные значения. Также бывают ситуации, когда полученный результат признается сомнительным, тогда пациенту назначают другой анализ.
Анализ на уреаплазмоз — лишь один из большого списка профилактических исследований, которые человеку стоит проходить хотя бы раз в год. Особенно внимательно к вопросу нужно подходить людям из группы риска (с ослабленным иммунитетом, часто меняющим половых партнеров, переболевшим заболеваниями органов малого таза) и лицам, страдающим бесплодием.

Вся информация, касающаяся здоровья и медицины, представлена исключительно в ознакомительных целях и не является поводом для самодиагностики или самолечения.